El llanto del bebé al nacer resulta beneficioso no solo para él mismo sino también para su madre. Aunque esto no implica que todos los bebés tengan que llorar, ya que muchos no lloran al nacer y son sanos.
El llanto del bebé posee efectos psicológicos sobre la madre, quien al escuchar llorar a su hijo, siente alegría y tranquilidad por igual, además de experimentar haber cumplido una meta, que no es otra más que el nacimiento, y enfrentarse a otra por cumplir, la crianza. Al mismo tiempo, se produce un efecto hormonal en la madre, lo que hace que su organismo comience a liberar hormonas que estimulan la producción y bajada de la leche.
Por otra parte, el solo llanto del recién nacido impulsa la respiración voluntaria del pequeño, quien comenzará a usar sus pulmones cuando deje de recibir oxígeno a través del cordón umbilical; a la vez que ayuda a eliminar el líquido y mucosidades que el bebé posee tanto en la boca, la nariz como en sus vías respiratorias.
Al nacer, el bebé segrega unas hormonas, denominadas catecolaminas, que se encargan de inducir a los pulmones a respirar por sí mismos. Tales hormonas, son liberadas frente a estímulos que reciben al nacer. Por ejemplo, cuando el nacimiento se produce por parto normal, el bebé debe atravesar el cuello del útero y el conducto vaginal, lo cual provoca una compresión en el cuerpo del bebé, especialmente en su tórax, y después de salir, su cuerpo se expande, lo que incita a los pulmones del bebé para comenzar a respirar de forma voluntaria.
Asimismo, al nacer, el bebé sufre un cambio térmico, puesto que la temperatura de la sala de partos será inferior a la temperatura del interior del cuerpo materno. A esto se le suma que el bebé está mojado, generando mayor sensación de frío; ante lo cual el bebé reaccionará abriendo la boca, estimulándolo de ese modo a empezar a respirar por sí mismo.
A su vez, el pequeño recibe otros estímulos como ser: cambios de luminosidad y sonoros, manipuleo del médico, entre otros.
En el caso de un parto complicado, que conlleva sufrimiento fetal, el bebé nacerá cansado. Esto puede reducir su reacción frente a los estímulos, siendo necesario darle una nalgada para ayudarlo a reaccionar. Esta situación también puede darse en los bebés nacidos por cesárea o partos en el agua, donde el bebé es sacado del vientre materno tan relajado de modo que no segrega las hormonas catecolaminas, que inducen a los pulmones a respirar por sí mismos.
Etiqueta: sufrimiento fetal
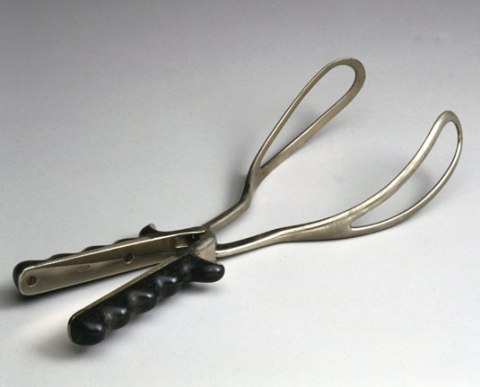
Parir con ayuda de fórceps o ventosas
En ocasiones, durante el parto, es necesaria la utilización de ciertos elementos para ayudar en la expulsión del bebé, tal como es el caso del fórceps y la ventosa, los cuales solo pueden ser utilizados cuando la cabeza del feto se encuentra en el canal de parto y existen evidencias de sufrimiento fetal.
El parto con fórceps es efectuado durante la fase expulsiva, cuando el cuello del útero se halla completamente dilatado y la cabeza del feto ha descendido al canal de parto.
Los fórceps constituyen una especie de pinzas que son encajadas a los lados de la cabeza del bebé, que sirven de ayuda cuando el feto no logra continuar descendiendo por la pelvis de la madre o, también, cuando el bebé se encuentra de nalgas o en posición posterior. Asimismo, se usan cuando las contracciones son muy débiles y en los casos en los que la mujer carece de fuerzas para continuar pujando, al final del parto.
Por su parte, la ventosa obstétrica es utilizada como alternativa al fórceps. Es introducida por el médico hasta quedar fijada en la cabeza del feto y, con la ayuda de las contracciones, facilita sacar al bebé hacia el exterior.
Al igual que sucede con los fórceps, las ventosas solamente son empleadas cuando, durante la fase de expulsión, hay evidencias de sufrimiento fetal o en el caso de parto prolongado.
Riesgos del trabajo de parto prolongado
El criterio que se utiliza para establecer si un parto es prolongado, y necesita intervención médica, se encuentra ligado a diversos factores. Por lo general, se considera que un trabajo de parto es demasiado largo cuando dura, en el caso de madres primerizas más de 14 horas y cuando supera las 9 horas en mujeres que han parido antes. El mayor riesgo del parto prolongado es el sufrimiento fetal.
Puede suceder que ciertas mujeres posean un parto prolongado y que las intensas contracciones no logren su propósito de expulsar al feto.
Según lo considerado por los médicos, un parto se prolonga cuando sobrepasa las 14 horas en las madres primerizas y se extiende por más de 9 horas en el caso de mujeres que ya han tenido hijos.
Otro criterio que suele ser utilizado por los médicos es el de no progresión en ningún centímetro de dilatación en un plazo de entre tres y seis horas. Es decir, el cuello del útero no llega a dilatar ningún centímetro durante un tiempo que va entre las tres y las seis horas.
La cantidad de horas es simplemente un criterio orientativo, pero no un diagnóstico. También, depende de la impresión personal de cada profesional médico, además de otros factores que deben ser tenidos en cuenta en cada paciente en particular, como por ejemplo una cesárea previa.
Esta clase de parto necesita obligatoriamente la intervención del médico, porque es muy probable que pueda haber algún fallo en la dilatación o que el feto se halle obstruido por alguna causa, ya sea porque se encuentre mal ubicado o porque posea una anormalidad congénita, como es el caso de la hidrocefalia. De presentarse esta clase de complicación, el médico apelará al uso de los fórceps o ventosas o, como último recurso, practicará una cesárea.
Si el parto se prolonga de manera excesiva, puede ocasionar el agotamiento de la madre e incluso sufrimiento fetal. De ahí, la importancia de la aplicación de criterios médicos para establecer cuando un parto se extiende más allá de lo normal, para dar solución por ejemplo con la realización de una cesárea no programada o de urgencia.
Parto por cesárea
Muchas mujeres, ya sea por consejo médico, cualquiera sea el caso, como por decisión propia, tienen sus hijos por cesárea. La cesárea consiste en una cirugía que es practicada para extraer al bebé y a la placenta del útero materno, cuando por algún motivo en particular el parto vaginal no es viable. De hecho, según las estadísticas, 1 de cada 5 bebés nacen por cesárea.
Las cesáreas pueden dividirse en 2 grupos: programadas y de urgencia. Las cesáreas programadas son pautadas con anterioridad al trabajo de parto, existiendo la posibilidad de fijar con comodidad fecha y hora del procedimiento.
Por su parte, las cesáreas de urgencia son efectuadas cuando surge algún inconveniente durante el trabajo de parto, con el fin de evitar riesgos en la salud de la mamá o del bebé.
Las cesáreas programadas, por lo general, son efectuadas en el caso de que exista una mala posición y mala presentación del bebé; cuando el bebé está sentado o ubicado en forma transversal; embarazo múltiple, cuando se trata de dos o más bebés ubicados en posiciones peligrosas para un parto vaginal; herpes genital, para evitar el riesgo de contagio del bebé al pasar por el canal del parto, Placenta pevia, cuando la misma se halla bloqueando la salida del bebé, enfermedades maternas, que pueden poner en peligro la vida de la madre o del bebé; y cirugías uterinas previas, como cesáreas anteriores o miomectomías.
Por otro lado, se realizan cesáreas de urgencia debido a afecciones de la placenta, por desprendimiento placentario o placenta previa con sangrado; tamaño del bebé, cuando son muy grandes en relación al tamaño de la pelvis materna; sufrimiento fetal, cuando los latidos cardíacos fetales se ven alterados durante el trabajo de parto; vueltas del cordón umbilical, el cual puede enrollarse alrededor del bebé impidiendo que el flujo sanguíneo del cordón sea normal; procidencia del cordón umbilical, cuando el cordón impide el flujo de sangre e impide que el bebé pueda oxigenarse correctamente; y detención del trabajo de parto, por insuficiente dilatación o porque el bebé está ubicado en alguna posición inadecuada.
En la actualidad, un 60% de las embarazadas a las que se les ha realizado una cesárea con anterioridad requiere nuevamente de otra cesárea, ya que el principal riesgo que corren es la rotura uterina en la zona de la cicatriz del útero de la cesárea anterior, lo cual reviste una complicación seria tanto para la madre como para el bebé. De modo que en todos los casos se debe realizar un interrogatorio muy preciso de las causas de la cesárea previa, para que el médico pueda evaluar cada caso en particular y definir los riesgos individuales.